La detección precoz de los defectos de refracción, habitualmente asintomáticos, es un reto para el pediatra y un gran beneficio para el niño.
J. Marès Bermúdez*, D. van Esso Arbolave**
* Institut Pediàtric Marès-Riera. Blanes (Girona).
** Servicio de Atención Primaria Muntanya. Ámbito Barcelona. Institut Català de la Salut.
Los defectos de refracción, también denominados como ametropías, son extremadamente frecuentes en la población y afectan a un 10% de los niños en edad preescolar y hasta al 20% en edad escolar. A diferencia del ojo normal o emétrope, cuando existe un defecto de la refracción, la imagen del objeto no se proyecta sobre la retina, dando lugar a una visión poco nítida y, por tanto, una menor agudeza visual, haciendo necesario un esfuerzo acomodativo para intentar mejorar la nitidez de la imagen.
Aunque la corrección óptica con len- tes permite compensar la mayoría de los defectos de refracción normalizando la agudeza visual, la presencia de ametropías no detectadas durante la primera infancia tiene especial transcendencia, ya que pueden interferir con el proceso madurativo de la capacidad visual, que al alterarse puede generar consecuencias irreversibles del desarrollo normal de la visión, cuya expresión más grave es la ambliopía (ojo vago). La ambliopía se produce en los primeros años de vida, durante el proceso de desarrollo de la capacidad visual, y afecta a un 2-4% de la población(2-4). Cuando en este periodo el cerebro no recibe de forma nítida la imagen visual de uno u ambos ojos, suprime la visión del ojo con imagen borrosa. Cualquier obstáculo a la visión de un ojo (catarata, ptosis palpebral) o la pérdida de la alineación visual (estra- bismo, nistagmus) pueden generar una ambliopía, pero la causa más frecuente es la diferente refracción entre ambos ojos, denominada anisometropía. La anisometropía puede ser debida a un defecto de refracción unilateral o a un defecto bilateral asimétrico, que condiciona que un ojo proyecte sobre la retina una imagen mucho más nítida que el otro. También, aunque son menos frecuentes, los defectos de refracción graves bilaterales, como la miopía congénita, pueden generar una ambliopía bilateral.
Por esta razón, la detección precoz de los defectos de refracción es un reto para el pediatra, la ausencia de síntomas obliga a plantear estrategias específicas para descubrirlos, y el retraso en su diagnóstico y tratamiento puede tener consecuencias irreversibles para el paciente.
Desarrollo de la visión
El periodo de maduración visual comienza al nacimiento y finaliza, aproximadamente, a los 7 años.
Aunque el ojo del recién nacido tiene una anatomía correcta, su capacidad funcional es muy reducida. Necesita recibir estímulos que se proyecten adecuadamente sobre la retina para que el sistema visual madure, siendo este pro- ceso extremadamente complejo.
El neonato a término es capaz de distinguir entre la luz y la oscuridad. Al mes de vida, puede seguir un objeto en un arco de 90o. A las 6 semanas, ya establece contacto visual con sus progenitores, a los 2 meses reconoce el con- torno facial y es capaz de fijar la mirada, y a los 3 meses sigue un objeto 180o(3).
El recién nacido normal es hipermétrope de 2-3 dioptrías (hipermetropía fisiológica) debido a su tamaño ocular menor, con un eje anteroposterior reducido. Con el crecimiento ocular, el ojo del niño realiza un proceso de emetropización, que en la mayoría de niños se completa sobre los 5-6 años de edad, aunque puede alargarse hasta la adolescencia y, en algunos casos, persistir una leve hipermetropía toda la vida. Esta hipermetropía fisiológica se compensa fácilmente durante la niñez, gracias a la gran capacidad de acomodación en esta época de la vida. Aunque con menor frecuencia, algunos niños presentan también, en su primer año de vida, un astigmatismo de hasta 1-2 dioptrías que se normaliza a partir de esa edad(1).
La agudeza visual del niño aumenta de forma progresiva durante el proceso de maduración visual. Al año de edad, la agudeza visual, evaluada con métodos subjetivos (optotipos) y expresada con la notación de Snellen, es de 0,2, a los 2 años de 0,5, a los 3 años de 0,8, y entre los 4-5 años se alcanza la agudeza visual normal de 1,0. Cuando se evalúa con métodos objetivos, la agudeza visual igual a la unidad (20/20) parece conseguirse antes, hacia los 2-3 años de edad.
Defectos de refracción o ametropías
Cuando existe un defecto de la refracción, la imagen del objeto no se proyecta correctamente sobre la retina, produciendo una visión poco nítida y, por tanto, una menor agudeza visual. La sintomatología es variable, depende del tipo y la gravedad del defecto. La gran mayoría de las ametropías pasan desapercibidas en los primeros años de vida, aunque siempre tienen implicaciones significativas para el niño afecto y, en ocasiones, por interferir con la maduración visual, sus consecuencias pueden ser graves.
Hipermetropía
En la hipermetropía, el ojo tiene un eje anteroposterior más corto de lo normal y la imagen de un objeto situado en el infinito se proyecta detrás de la retina. Si actúa el mecanismo de la acomodación visual, muy activo en el niño, la imagen puede proyectarse por com- pensación en la retina, dando lugar a una agudeza visual normal a pesar del defecto. Esto es posible en las hipermetropías ligeras (< de 3 dioptrías) o en las medias (de 3-5 dioptrías), pero no es posible, por lo general, acomodar en las severas (> de 5 dioptrías), en las que la agudeza visual suele ser siempre más baja de lo normal.
El niño hipermétrope ve bien, pero se cansa con el esfuerzo visual sostenido, y los síntomas están relacionados con ese esfuerzo: ojos rojos después de leer o escribir, cefaleas, falta de interés en actividades que requieren visión próxima, interferencia en el aprendizaje… En algunos niños, se puede producir un estrabismo convergente por sinergia con el trabajo acomodativo para com- pensar la hipermetropía. No obstante, cuando el defecto es leve (< 3 dioptrías), la hipermetropía suele ser totalmente asintomática. El mayor problema ocurre cuando la hipermetropía es asimétrica (anisometropía hipermetrópica), dado que al ser siempre la acomodación un mecanismo simétrico que no permite compensar la diferencia entre ambos ojos, se produce una imagen borrosa en el ojo con mayor graduación, generando en el niño, una ambliopía. Aunque la ambliopía también es asintomática, puede dar lugar a un déficit visual irreversible total o parcialmente, con persistencia de una baja agudeza visual para toda la vida.
Miopía
El ojo miope tiene un eje anteroposterior más largo y, por tanto, la imagen situada en el infinito se proyecta por delante de la retina. En ocasiones, también puede ser debida a un cristalino más pequeño y con mayor curvatura que, al tener mayor potencia como lente positiva, forma el foco de la imagen por delante de la retina a pesar de un eje anteroposterior normal (miopía característica en niños prematuros). La agudeza visual del miope esta reducida en visión lejana, no siendo posible acomodar el defecto. En visión próxima la visión es buena y, por ello, el niño miope ve mal de lejos y se acerca excesivamente a los objetos próximos para verlos bien. También es un signo típico de miopía guiñar los ojos para ver mejor de lejos.
La miopía puede ser congénita o adquirida. La congénita es, habitual- mente, elevada, mayor de 5 dioptrías, y generalmente no aumenta durante el crecimiento. La miopía más común es la adquirida, que aparece a medida que el ojo hipermétrope del recién nacido realiza su proceso de emetropización, durante los primeros años de vida, y mayoritariamente se manifiesta en la etapa escolar, a partir de los 7 años de edad. Esta miopía va progresando durante todo el periodo de crecimiento en la infancia y la adolescencia, incluso en los jóvenes adultos(1).
Las miopías graves tanto uni como bilaterales presentes en los prime- ros años de vida pueden generar una ambliopía uni o bilateral, respectivamente.
Astigmatismo
En este caso, la refracción o potencia óptica del ojo es diferente en los distintos meridianos, debido fundamental- mente a diferencias en los radios de la curvatura corneal. Hay tres tipos bási- cos: hipermetrópico, miópico o mixto, en función de si el foco del meridiano con astigmatismo proyecta la imagen por detrás o por delante de la retina o existe un meridiano hipermetrópico y otro miópico. Aunque puede existir aislado, con frecuencia se asocia a los otros defectos de refracción, tanto a la hipermetropía o a la miopía, agravando el resultado visual. Los astigmatismos afectan sensiblemente a la agudeza visual y producen cansancio visual (astenopia), dando lugar en el niño: a ojos rojos después de leer o escribir, parpadeo, cefaleas, falta de interés en actividades que requieren visión próxima e interferencia en el aprendizaje. A diferencia de la hipermetropía, que mejora con la edad, o la miopía, que empora con el crecimiento, el astigmatismo suele mantenerse relativamente estable a lo largo de la vida. Combinados o no con otras ametropías y, muy especial- mente cuando son asimétricos, también son causa de ambliopía.
Anisometropía y ambliopía
Los defectos de refracción asimétricos o anisometropías son la causa más frecuente de ambliopía.
Cuando existe una ametropía con diferente refracción entre ambos ojos se denomina anisometropía. Cuanto mayor sea la diferencia de refracción entre ambos ojos y menor sea la edad del niño, más probable y más grave será la interferencia con la maduración visual y mayor el riesgo de ambliopía. Aunque el riesgo de ambliopía existe hasta los 6 años de edad, en que se completa el proceso madurativo, la mayor susceptibilidad es cuando la anisometropía se produce en los primeros 2 o 3 años de vida. Las altas miopías congénitas uni- laterales cursan siempre con ambliopía grave y, si el diagnóstico es tardío, nunca se obtienen buenos resultados funcionales a pesar del correcto tratamiento. En cambio, en las miopías que aparecen tardíamente, en la edad escolar, rara- mente aparece ambliopía, aunque un ojo sea más miope que el otro. La anisometropía hipermetrópica origina ambliopía más fácilmente que la miópica y es, en general, el defecto de refracción que con mayor frecuencia causa el ojo vago. La asociación de astigmatismo, tanto a la hipermetropía como a la miopía, si agrava la anisometropía, aumenta aún más el riesgo. La anisometropía es patológica a cualquier edad y, cuando en la primera infancia se detecta una diferencia de refracción igual o superior a 1,0 dioptría entre ambos ojos, debe considerarse siempre la existencia de un alto riesgo de ambliopía(1,2,5).
La ambliopía es la disminución de la agudeza visual de uno o, más raramente, de ambos ojos, a pesar de corregir adecuadamente el defecto de refracción subyacente. En este caso, la reducción de la agudeza visual es debida a que el cerebro, al no recibir de forma nítida la imagen visual de uno u ambos ojos durante el periodo de maduración visual, suprime la visión del ojo con imagen borrosa. Tanto la privación visual que obstaculice la visión de un ojo (presencia de una catarata, ptosis palpebral, opacidad corneal), como la pérdida de la alineación visual por un estrabismo o la anisometropía, pueden generar una ambliopía(1,5,6). Pero la causa más frecuente y que más pasa inadvertida es la diferente refracción entre ambos ojos.
El éxito en la recuperación de las ambliopías debidas a anisometropía depende de la precocidad de su detección y de la aplicación del tratamiento adecuado, que implica la corrección óptica de la ametropía causante y la oclusión intermitente del ojo sano que permita estimular al ambliope. Si estas se detectan y se tratan antes de los 4 años de edad, pueden recuperarse en más de un 90% de los casos, si se detectan entre los 4 y los 6 años, la recuperación completa solo alcanza un 60%, y si se inicia el tratamiento entre los 6 y 8 años, se recuperan menos del 30%. A partir de los 10 años, la ambliopía es irrecuperable(6). La ambliopía es, por tanto, la causa prevenible de pérdida de visión más importante en la edad pediátrica.
Detección de las ametropías en la consulta de Atención Primaria
Las pruebas para la detección precoz de los defectos de refracción visual deben incorporarse de forma rutinaria en el programa de seguimiento del niño sano.
Si tenemos en cuenta que la mayo- ría de ametropías, la anisometropía y la ambliopía suelen ser asintomáticas, su detección precoz es un reto para el pediatra y su diagnóstico y tratamiento, temprano y adecuado, esencial para el pronóstico visual del paciente.
Evaluación en el primer año de vida
En el recién nacido y en el lactante de pocos meses de vida, la detección de posibles defectos visuales y de refracción se basará en:
- Examen del tamaño y transparencia corneal.
- Presencia de reflejo fotomotor.
- Parpadeo ante la iluminación intensa o brillante.
- Fijación de la mirada a partir del mes de vida.
- Seguimiento visual a los 2-3 meses de vida.
- Reflejo rojo del área pupilar al visualizar las pupilas con un oftalmoscopio a 1 metro de distancia (test de Brükner). Además de per- mitir detectar opacidades del cristalino (cataratas) o alteraciones de la retina (retinoblastoma), la detección de un reflejo rojo de brillo asimétrico entre ambos ojos sugiere una anisometropía. Debe realizarse en una habitación con poca luz.
- Motilidad ocular adecuada.
- Alineación ocular correcta. Es de utilidad explorar con una fuente de luz para visualizar el reflejo luminoso corneal centrado en las pupilas (test de Hirschberg). Y, a continua- ción, es útil ocluir intermitente- mente y alternativamente los ojos (maniobra de coveruncover) que permite detectar forias (estrabismo latente). Un estrabismo intermitente en los 6 primeros meses de vida se puede considerar normal, pero no si es constante. A partir de esta edad, cualquier pérdida de alineación es patológica.
Cualquier alteración en la evaluación de estos parámetros, puede ser debida a un defecto de refracción u otra anomalía visual, y requerirá derivación al oftalmólogo para evaluación.
Evaluación de la agudeza visual

La evaluación subjetiva de la agudeza visual (AV) permite comprobar la presencia de una función visual ad cuada o inadecuada, y es una prueba esencial para la detección de defectos visuales en la infancia. Precisa de la colaboración del niño y es posible realizarla en algunos niños muy colaboradores a partir de los 3 años y, en la mayoría de casos, a partir de los 4 años. Para ello, se utilizan distintos optotipos, como el de dibujos de Pigassou (Fig.1) a partir de los 3 años, la E de Snellen (Fig.2) a partir de los 4 años y optotipos de letras a partir de los 5-6 años de edad.
La evaluación con optotipos no detecta defectos de refracción, sino déficits de agudeza visual que, si está por debajo de la considerada como normal para la edad del niño o se detecta una diferencia de agudeza visual en más de 0,2 entre ambos ojos, obligará a remitir al paciente para evaluación por el oftalmólogo. La exploración correcta requiere una iluminación adecuada, colocar al paciente a la distancia correcta (3-5 metros), según el optotipo utilizado, y realizar primero la evaluación binocular y, posteriormente, de cada ojo por separado, ocluyendo adecuadamente el ojo contrario. Ya que los niños con hipermetropía tendrán generalmente una AV normal gracias a su capacidad de acomodación, es recomendable realizar en los niños con prueba de AV normal, una nueva medición con una lente de +2,0 dioptrías. En caso de tratarse de una paciente hipermétrope, seguirá mostrando una AV normal, mientras que el emétrope presentará una AV menor cuando se explora con dicha lente. En este caso, el niño con AV normal con y sin lentes de +2,0, deberá remitirse al oftalmólogo para valorar la presencia de una hipermetropía.

El principal problema del screening de la agudeza visual con optotipos es que no es realizable, en la mayoría de los casos, de forma fiable antes de los 4 años de edad, requiere colaboración del paciente y pericia por parte del examinador. Permite detectar pacientes que presentan ametropías y anisometropías, pero a una edad relativamente tardía, especialmente en los niños afectos de ambliopía en los que sería deseable un diagnóstico más precoz.
Test de visión estereoscópica
Los test de visión estereoscópica son pruebas que exploran la estereopsis o visión en 3D, que está ausente en caso de defectos de refracción anisométricos y de alineación visual, motivo por el cual se ha postulado como herramienta de screening para la ambliopía y el estrabismo.
Para que la visión estereoscópica tenga lugar, el cerebro debe poder fusionar dos imágenes similares, pero diferentes que le llegan de cada ojo, lo que permite elaborar una imagen tridimensional. Si una de las imágenes es anulada por el cerebro, no habrá visión estereoscópica. Los defectos visuales que con mayor frecuencia producen pérdida de la visión estereoscópica son los estrabismos y las anisometropías, y su consecuencia es la ambliopía.

Test de Lang (Fig. 3)
El test de Lang es muy sencillo y rápido de realizar si el paciente colabora. No requiere el uso de gafas con lentes polarizadas. Consiste en una placa del tamaño de una postal en la que hay unas imágenes en 3D que el niño tiene que señalar cuando se realiza el test. Puede utilizarse de forma rutinaria a los 3 años de edad (o, en ocasiones, incluso a partir de los 2 años), adelantando por lo menos en 1-2 años la derivación al oftalmólogo en caso de sospecha de alteración de la visión, tomando como referencia la aplicación del test de la E de Snellen a los 4 años.
El Lang-Stereotest II tiene 3 imágenes tridimensionales: luna, camión y elefante, y una imagen bidimensional: estrella, que se ve sin visión estereoscópica (visible con un solo ojo) que sirve para captar la atención del paciente. La gran disparidad entre las 3 figuras y la fácil visualización de la estrella lo hace un test muy práctico en la consulta pediátrica.
Procedimiento: para practicar el test se coloca la placa, con el observador delante del niño para poder observar sus movimientos oculares. Se le solicita que mire la lámina situada perpendicular- mente a unos 40 cm de la cara del niño y se le pregunta si ve algo, observando sus movimientos oculares. Una vez identificado un objeto tridimensional, se le indica que identifique otros adicionales. La respuesta puede ser verbal o señalando con el dedo. Si la visión estereoscópica es normal, identifica las 3 figuras tridimensionales correctamente. En el caso de defecto de la visión estereoscópica, se identifica únicamente la estrella. Un test se considera positivo cuando se identifican correctamente las 3 figuras tridimensionales y es indicativo de una estereopsis correcta. Un test negativo o dudoso (identificación de una sola figura) requiere derivación al oftalmólogo. El Lang-Stereotest no mide la agudeza visual ni la refracción. Un resultado negativo solo indica una falta de visión estereoscópica.

Test de Titmus o Test “de la mosca” (Fig. 4)
Es el test de estereopsis más utili- zado en la práctica clínica, ya que es de muy fácil comprensión y aplicación, tanto para niños como para adultos. Requiere que el paciente utilice unas gafas con filtros polarizados que al observar unas imágenes llamadas anáglifos (imágenes bidimensionales capaces de producir un efecto tridi- mensional) las percibe con un efecto de profundidad.
Procedimiento: se le enseña la lámina con la mosca y se le colocan a continuación las gafas polarizadas y se le pregunta que cambios observa. Se le indica que toque las alas de la mosca y el observador comprueba que con los dedos no toca la lámina, indicativo de que está observando la imagen en 3D. La mosca explora la estereopsis más gruesa. Adicionalmente, se puede explorar la estereopsis de forma más fina, preguntando en relación a los círculos (puntos de Wyrth) cuál de ellos sobresale a los demás. Si el niño rea- liza bien la prueba, podemos asegurar que su visión estereoscópica es normal y, por tanto, un buen estado de visión binocular.
Requiere respuestas verbales y buena comprensión; por lo tanto, puede realizarse a partir de los 4-5 años de edad.
Pruebas instrumentales de diagnóstico visual
Los autorefractómetros binoculares automáticos son, actualmente, el método de elección para la detección precoz de las ametropías entre los 9 meses y los 4 años de edad.
La dificultad para la detección precoz de los déficits visuales con repercusión clínica significativa, especialmente la ambliopía, antes de los 4 años, en que el niño generalmente colabora para determinar su AV, limita la posibilidad de recuperación completa en muchos niños afectos. Por esta razón, se han desarrollado recientemente nuevas pruebas instrumentales fácilmente aplicables en las consultas de Atención Primaria: los autorefractómetros binoculares, especialmente útiles en la franja de 9 meses a 4 años de edad, aunque permiten evaluar la refracción visual desde los 6 meses de edad, durante toda la infancia, adolescencia y en adultos jóvenes.
Autorefractómetros automáticos binoculares (Fig. 5)
Son instrumentos denominados genéricamente photoscreeners y que se basan en la refracción de infrarrojos, motivo por el que se conocen también como “autorefractómetros”, útiles para el examen de la visión a partir de los 6-9 meses de edad.
Un screening precoz comporta una detección precoz y mayores posibilidades de éxito en el tratamiento, disminuyendo la prevalencia de ambliopía en la edad adulta. La valoración instrumental en Atención Primaria, permite conseguir este objetivo al poner al alcance de los pediatras un instrumento capaz de detectar ametropías, y muy especial- mente anisometropías con alto riesgo de generar ambliopías, desde antes de los 12 meses de edad y durante todo el periodo crítico del desarrollo visual: los primeros 3 años de vida(7,10).
Estos instrumentos utilizan infra- rrojos que se reflejan en la retina y son detectados por el mismo aparato, motivo por el que se denominan autorefractómetros, y exploran ambos ojos simultáneamente en pocos segundos, por lo que requieren muy poca colaboración del paciente. Es suficiente que el niño fije la mirada durante unos instantes para que el aparato pueda obtener una medición válida de forma totalmente automática.
El screening instrumental mediante autorefractómetro tiene, en Atención Primaria, varias ventajas respecto a los test de AV mediante optotipos:
- Permite realizarlo en lactantes (> 6 meses) y niños pequeños.
- Requiere únicamente una mínima colaboración del paciente.
- Útil en pacientes incapaces de comprender las indicaciones necesarias de los test de agudeza visual (retraso del desarrollo).
- Detección simultánea de los defectos de refracción y alineación.
- Rapidez y eficiencia.
A finales de 2012, la American Academy of Pediatrics (AAP) junto con a la American Academy of Ophtalmology (AAO), la American Association for Pediatric Ophtalmology and Strabismus (AAPOS) y la American Association of Certified Orthoptists elaboraron unas recomendaciones que avalaban el uso de aparatos de screening instrumental visual en la población pediátrica. En 2013, el comité de screening visual de la AAPOS revisó sus criterios con la finalidad de conseguir una elevada especificidad en la detección de los factores de riesgo de ambliopía en los lactantes y niños pequeños (minimizar los falsos positivos en la derivación) y una elevada sensibilidad en niños mayores (minimizar los falsos negativos a una edad en la que disminuyen las posibilidades de tratamiento en caso de no detección del problema) y elaboraron unos criterios de deriva- ción para astigmatismo, hipermetropía, anisometropía y miopía en función de la edad de screening: 12-30 meses, 31-48 meses y > 48 meses.
Procedimiento: la medición con un autorefractómetro requiere una habitación en la que no haya excesiva luz. Debe evitarse la luz natural intensa o muy directa y, si se utiliza luz artificial, deben evitarse bombillas incandescentes o halógenas, siendo adecuada la luz de f luorescentes y leds. El paciente debe mirar al frente, hacia la cámara del dispositivo. Las pupilas deben estar alinea- das con el dispositivo, que suele tener una imagen que llama la atención del niño para que este mire hacia el aparato. La mayoría de los autorefractómetros emiten además un sonido o luces que atraen la atención, una característica especialmente útil en lactantes. Desde una distancia de 1 m, se realiza la medición de forma automática, que requiere solo 1 segundo aproximadamente a partir del momento en que el aparato detecta correctamente ambas pupilas, ya que la medición es siempre binocular y simultánea. El tamaño de las pupilas debe ser de, al menos, 4 mm para poder hacer una medición correcta. El dispositivo detecta si el observador se encuentra demasiado cerca o alejado y realiza la medición cuando se encuentra a la distancia adecuada y ha podido detectar ambas pupilas correctamente. En caso de pupilas demasiado peque- ñas o demasiado grandes, no se puede realizar la lectura y es necesario adecuar la intensidad de la luz de la sala para conseguir modificar el tamaño pupilar en el rango adecuado.
El nombre, los datos de identificación y la fecha de nacimiento del paciente se introducen en el dispositivo mediante un teclado a través de una pantalla táctil. El software del aparato utiliza estos datos para calcular la edad y establecer los puntos de corte para decidir la derivación al oftalmólogo según el resultado de la refracción observada. Es posible almacenar los resultados e imprimir el informe con el resultado de la prueba. Los valores de corte para decidir la necesidad de derivación al oftalmólogo, varían en función de los distintos aparatos disponibles en el mercado.
Autorefractómetros binoculares disponibles
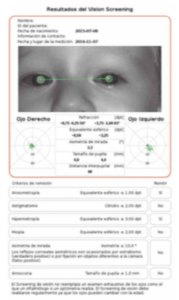
Plusoptix 12 S (Figs. 5) es un modelo de autorefractómetro que tiene una sensibilidad y especificidad medias del 92% y 88% respectivamente, según el fabricante. El dispositivo permite escoger, antes de la medición, entre 5 tablas de referencia que van desde la 1 (mayor sensibilidad y menor especificidad) hasta la 5 (mayor especificidad y menor sensibilidad). Los resultados de la medición se visualizan en una pantalla y el dispositivo indica “pasar” o “remitir”, indicando la necesidad de derivación al oftalmólogo, en función de los resultados de la determinación, la edad del paciente y la tabla de referencia seleccionada. La información se almacena en formato pdf (en una tarjeta de memoria) y es imprimible a partir de dicho pdf, vía un ordenador o bien directamente a impresoras wifi compatibles.
Los datos de medición se visualizan en la pantalla y permiten al observador realizar su propia interpretación más allá de las indicaciones de “pasar” o “remitir” que definen los programas incorporados (Fig. 5). En un reciente estudio en 201 niños de 7,63 +/- 3,41 años de edad (402 ojos evaluados), el Plusoptix A12 presentó una sensibilidad, especificidad, valor predictivo positivo y valor predictivo negativo de: para miopía 86%, 93%, 82% y 94%; para astigmatismo, 85%, 98%, 88% y 98%; y para hipermetropía, de 40%, 100%, 100% y 98%, respectivamente.
Existen en el mercado diversos instrumentos. Los más utilizados son: Plusoptix, Spot Vision Screener y 2WIN. En un estudio comparativo limitado, de solamente 62 niños, con un gran rango de edad (media: 5,2 años; rango: 1-10), examinados con estos 3 photoscreeners, se obtuvieron los siguientes valores de sensibilidad, especificidad y de resultados no concluyentes: 91%, 71%, 10% para Plusoptix; 78%, 59% y 13% para Spot Vision Screener; y 71%, 67%, 5% para 2WIN.
La mayor dificultad que presentan los autorefractómetros (y también los optotipos en la medición de la agudeza visual) es la detección de las hiperme- tropías binoculares que no generan anisometropía, ya que los niños pue- den tener una gran capacidad de aco43cemodación que las compensa. Por ello, es recomendable que a partir de los 4 años se realice, además de la medición directa, otra medición de la refracción con unas lentes de + 3,0 dioptrías. En el caso de un niño sin hipermetropía, el autorefractómetro detectaría una miopía de aproximadamente el mismo valor que la lente. Si, por el contrario, la lectura del autorefractómetro indica “pasar” (no defecto), sugiere que el niño presenta una hipermetropía elevada (>3 dioptrías) que se compensa con las lentes y, por tanto, debería remitirse al oftalmólogo para valoración.
Limitaciones de los autorefractómetros
Los autorefractómetros detectan ametropías, anisometropías y defectos de la alineación visual, pero no miden la agudeza visual. Por esta razón, es recomendable que, independientemente del eficiente screening visual con autorefractómetro en los primeros años de vida, se realice a partir de los 4 años de edad, al menos, una determinación de AV a todos los niños con prueba de refracción normal. Además de corroborar la adecuada funcionalidad visual, determinar la AV permitirá detectar alteraciones visuales no debidas a ametropías, como por ejemplo: alteraciones degenerativas de la retina que, aunque infrecuentes, su pronóstico también depende de la precocidad de su diagnóstico(4).
También debe tenerse en cuenta que, según las tablas de sensibilidad/especificidad empleadas por el instrumento (puntos de corte de derivación), el número de falsos positivos puede ser elevado, especialmente en el caso de la hipermetropía. La principal finalidad de estos instrumentos es la detección de la anisometropía como factor de riesgo para ambliopía. En caso de detección de hipermetropía bilateral aislada, astigmatismo o miopía de baja graduación, es prudente, si el niño tiene una edad en que pueda colaborar, determinar a continuación la agudeza visual con la E de Snellen u otro optotipo equivalente con el fin de mejorar la especificidad de la detección y decidir la derivación al oftalmólogo. Es, por lo tanto, importante saber que la derivación puede ser inadecuada si no se interpretan correctamente todos los datos o los umbrales de derivación utilizados no son los correctos.
No obstante y a pesar de estas limitaciones, los autorefractómetros binoculares son instrumentos que le permiten al pediatra de Atención Primaria explorar la visión a unas edades (9 meses a 4 años) en las que sin ellos resulta muy difícil, sino imposible, en la consulta no especializada, descartar defectos de la refracción y alineación visual y, por lo tanto, representan un avance cualitativo muy importante en la actividad preventiva realizada en Atención Primaria.